ליסטריוזיס: זיהוי, טיפול ומניעה – נכתב ע”י ד”ר הלנה אשכנזי מנהלת המחלקה למיקרוביולוגיה
ליסטריוזיס: זיהוי, טיפול ומניעה (סקירת ספרות)
על פי הערכות, כ- 23,150 אנשים ברחבי העולם נדבקים ב- Listeria monocytogenes מידיי שנה עם שיעור תמותה של כ- 23.6% בקרב מבוגרים ו- 14.9% בקרב ילודים. נשים הרות, ילדיהן, אוכלוסייה מבוגרת ואנשים עם מערכת חיסון מוחלשת משתייכים לקבוצת סיכון פגיעה יותר. נשים בהריון מהוות כ- 27% מכלל מקרי ליסטריאוזיס שעלולים לגרום למחלות קלות יחסית באמהות, אך עלולות להיות חמורות יותר לעובר ובמקרים מסוימים יכולים אף לגרום למחלות קשות או למות העובר. ניתן לצמצם משמעותית את מיקרי ההידבקות ב- Listeria monocytogenes על ידי הקפדה על ההנחיות התזונתיות המומלצות (2).
ליסטריה מונוציטוגנס (L. monocytogenes) הינו מיקרואורגניזם נפוץ בטבע אשר נמצא באדמה, אבק, מים, מזון מעובד, בשר נא וצואת בעלי חיים ובני אדם. זהו חיידק מסוג מתג גרם חיובי אירובי בעל יכולת תנועה. חיידקי ליסטריה הינם בעלי יכולת לשרוד בטמפרטורות שבין 37°C – 4°C(2). ליסטריוזיס הינה מחלה שלרוב מועברת דרך מזון אשר נגוע בחיידק.
ליסטריה הינו פתוגן ייחודי אינטראצלולרי עם מעגל חיים תוך תאי. לאחר אכילת מזון מזוהם, חיידקי ליסטריה נכנסים למערכת העיכול בתהליך פגוציטוזה ובכך מערכת עיכול נשארת כפי שהיא, ללא פגע. בהגעת המיקרואורגניזם לציטופלסמה של התא המארח הוא מתחלק במהירות ומפעיל לחץ על קרום התא ובכך יוצר תנאים מתאימים לחדירה לתאים הסמוכים. באמצעות מנגנון זה ליסטריה יכולה להתרבות ולהתפשט מבלי להיחשף לנוגדנים, נויטרופילים או אנטיביוטיקה בנוזל החוץ תאי (3). לפיכך, המנגנון החיסוני העיקרי במקרים הללו הוא מערכת החיסון התאית ולכן כל מצב של מערכת חיסונית מוחלשת מעלה משמעותית את הסיכוי לזיהום של ליסטריה (4). על כן, מטופלים בעלי מחלות נלוות, לדוגמא מטופלים לאחר כריתת טחול, מטופלים בסטרואידים, נשאי HIV, חולי סוכרת או מטופלים בתרופות מדכאות מערכת חיסון, נמצאים בסיכון מוגבר לזיהום ליסטריאלי בגלל ירידה בחסינות המנגנון התאי. אצל נשים הרות, יכולת חדירה אל תוך התאים מסביר ככל הנראה את יכולתו של חיידק הליסטריה לחצות את השליה ופגיעה בעובר. כמו כן ליסטריה עלולה גם לחצות את מחסום ה- BBB (Blood-Brain Barrier), מה שמוביל לדלקת קרום המוח (2,4).
חרף העובדה שקיימים דיווחים על מיקרי ליסטריוזיס קשים באמהות, מדובר על מקרים נדירים יחסית. ברוב המקרים, מחלת האם היא קלה ולעיתים אף מתרחשת ללא הופעת תסמינים. הסימפטום השכיח ביותר הינו חום בין °C 38.2 ל-°C 41.2. הסימפטום השני הנפוץ ביותר הינם תסמינים דמויי שפעת כאשר מספר תאי הדם הלבנים נע בין 3900 ל 33,800 (Cell/ mm²).
בניגוד למחלת האם, הזיהום בעוברים וילודים חמור יותר ולעתים קרובות קטלני עם שיעור תמותה של כ-30%. ליסטריואוזיס בילודים מתבטא בדלקת ריאות, אלח דם או דלקת קרום המוח. למרות שסימפטומי המחלה משתנים בין מקרה למקרה, רוב הילודים נמצאים במצוקה נשימתית, חום, פריחה, צהבת או תשישות. לעיתים המחלה יכולה להופיע 5 עד 7 ימים לאחר הלידה.
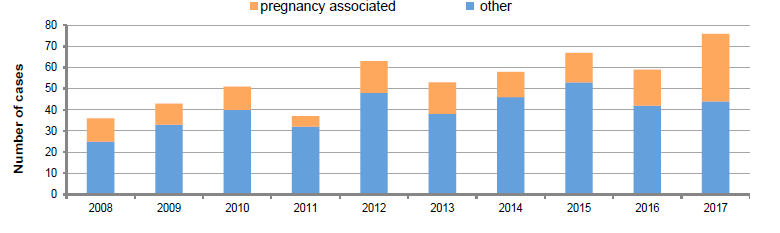
כפי שניתן לראות בגרף, על פי הנתונים שפרסם משרד הבריאות, מספר מקרי הליסטריוזיס בישראל גדל בכל שנה (5):
אין מספיק מחקרים in vivo בנושא מתן אנטיביוטיקה, כיוון וליסטריוזיס אינו שכיח בכלל האוכלוסיה. לרוב פניצילין או אמפיצילין במינון גבוה הינו הטיפול הנבחר (2). משך הטיפול האופטימלי בזמן הריון טרם נקבע. במקרים שדווחו, משך הטיפול הוא אינדיווידואלי ויכול לנוע משבועיים ועד לטיפול רציף במהלך כל ההיריון עד ללידה. גם אם נראה שיפור בתסמינים קליניים, הדבר אינו מעיד בהכרח על שיפור מאחר ויתכן כי ריכוז האנטיביוטיקה בתוך התא לאחר טיפול קצר טווח, אינו מספיק לשם השמדת הזיהום. ואכן, בקרב חולים עם מערכת חיסונית חלשה, דווח על הישנות המחלה לאחר שבועיים של טיפול בפניצילין. בעת טיפול במטופלת\חולה בהריון ישנם שיקולים נוספים, כמו טיפול יעיל בזיהום פוטנציאלי מתמשך בעובר ו / או בשלייה. ישנו חשש כי זיהום סמוי בשליה עשוי לבוא לידי ביטוי קליני לאחר הפסקת הטיפול האנטיביוטי. מסיבה זו, כמה מומחים הציעו לפחות 3 עד 4 שבועות של טיפול בהריון.
על פי הנחיות משרד הבריאות רק הימצאות Listeria monocytogenes מבין מיני ליסטריה אחרים הינו אסור במקורות מזון. בהתאם לכך, בדיקות מעבדה מבוססות על שיטת ההעשרה הראשונית שמאפשרת גילוי של החיידקים גם בריכוזים מאוד נמוכים עם המשך זיהויים ביוכימיים ומולקולריים בשלב האימות. לאחר העשרה ראשונה ושניה, המושבות מועברות למצע Ottaviani and Agosti (אגר ALOA) ובודקים מורפולוגיה טיפוסית של המושבה (6,7). לאחר מכן המשך הזיהוי נעשה על ידי מבחן CAMP, זיהוי MALDI-TOF ו/או- PCR. כמו כן, באופן מיידי שולחים את המושבות המבודדות למעבדה המרכזית של משרד הבריאות להמשך סיווג וזיהוי אפידמיולוגי ומולקולרי.
בעקבות זיהוי אפידמיולוגי מוצלח, ניתן לקשר בין מקורות המזון למקרים קליניים, כפי שניתן לראות בטבלה (5) :
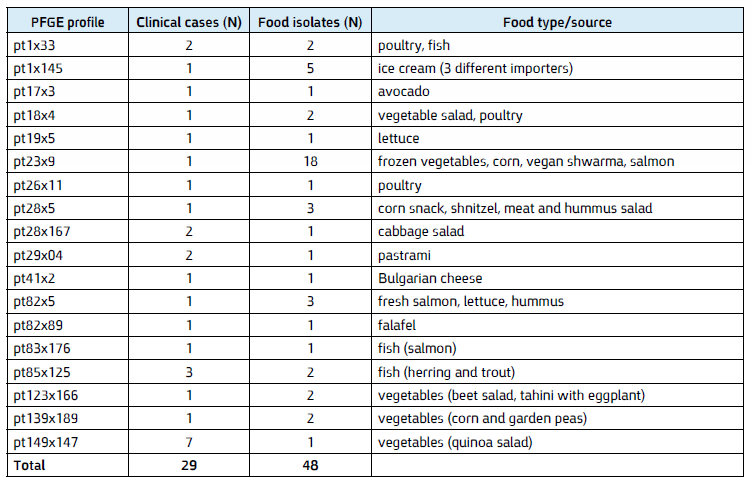
מקורות המזון הנפוצים ביותר מהם ניתן להידבק בחיידק ה- Listeria monocytogenes הינם עופות, דגים, ירקות קפואים, בגבינה רכה, סלט ארוז וגלידה (5,8).
References:
1. Dr Shaika Farooq, Dr Sanam Rasool and Dr Umar Rasheed: A cause for concern. International Journal of Current Medical And Pharmaceutical Research 2019; 5: 4200-4201.
2. Janakiraman V. Listeria in Pregnancy: Diagnosis, Treatment and Prevention. Rev Obstet Gynecolol 2008; 1(4): 179-185.
3. Pizarro-Cerda J.& Cossart P.Microbe Profile: Listeria Monocytogenes: a paradigm among intracellular bacterial pathogens. Microbiology 2019; 165: 719-721.
4. Amin N. Olaimat , Murad A. Al-Holy, Hafiz M. Shahbaz, Anas A. Al-Nabulsi , Mahmoud H. Abu Ghoush, Tareq M. Osaili ,Mutamed M. Ayyash , and Richard A. Holley. Emergence of Antibiotic Resistance in Listeria monocytogenes Isolated from Food Products: A Comprehensive Review. Comprehensive Reviews in Food Science and Food Safety. 2018; 17: 1277-1292.
5. Israeli MoH Annual report 2017
6. ISO 11290-1(1996) Microbiology of food and animal feeding stuffs – Horizontal method for detection and enumeration of Listeria monocytogenes-Part 1: Detection method.
7. ISO 11290-1(2004)-AMENDMENT 1, Microbiology of food and animal feeding stuffs – Horizontal method for detection and enumeration of Listeria monocytogenes-Part 1: Detection method.
8. KKJ Churchill, JM Sargeant, JM Farber and AM O’CONNOR. Prevalence of Listeria monocytogenes in Select Ready-to-Eat Foods—Deli Meat, Soft Cheese, and Packaged Salad: A Systematic Review and Meta-Analysis. Journal of Food Protection 2019; 82: 344–357.
